CENTAR ZA VANTJELESNU OPLODNJU
Standardi. Tehnologija. Tim. Povjerenje.
Centar za vantjelesnu oplodnju je svečano otvoren 12.12.2003. god. u prisustvu Ministra zdravlja, velikog broja pacijenata, poslovnih partnera i prijatelja PZU Ars Medica.
Prvi ciklus vantjelesne oplodnje bio je februara 2004. god.
Prva beba rođena 05.11.2004.god.
Prva beba iz odmrznutih embriona u Crnoj Gori rođena 16. 11. 2006. god.
POJAM VANTJELESNE OPLODNJE
Opcije savremene medicine.
IVF metoda se primjenjuje u slučajevima kada je postavljena tačna dijagnoza, a konvencionalna terapija liječenja steriliteta nije dala željene rezultate.
IVF postupak obuhvata proces kontrolisane stimulacije ovulacije, punkcije jajnih ćelija iz folikula jajnika, oplodnje jajnih ćelija sa prethodno obrađenom spermom u medijumu za kultivaciju i embriotransfera oplođene jajne ćelije.
Ovo je prvi put da smo riješili sve probleme odjednom. Mi se nalazimo na kraju početka, a ne na početku kraja
– Patrick Steptoe
Ovom izjavom dr. Patrick Steptoe je objavio rođenje Louise Brown, “prve bebe iz epruvete” jula 1978. godine u Engleskoj. Ovo je bio značajan napredak u razvoju metoda i postupaka liječenja infertiliteta.
Infertilitet
Izazovi novog vremena.
Infertilitet ili neplodnost se definiše kao nemogućnost ostvarivanja trudnoće u toku godinu dana normalnih seksualnih odnosa (bez korišćenja kontraceptivnih sredstava).
Ostvarivanje trudnoće kod jednog para sa normalnim fertilitetom je u svakom ciklusu 25%. Procjenjuje se da oko 80-90% plodnih parova ostvari trudnoću u toku prve godine, a 95% u toku druge godine. Shodno tome 10-15% parova širom svijeta ima problem u ostvarivanju potomstva.
Uzroci neplodnosti ili smanjene plodnosti su brojni i mogu biti muški, ženski, kombinovani i neobjašnjeni faktrori infertiliteta.
Muški faktori
Smanjeno ili potpuno odsustvo produkcije spermatozoida
Abnormalna funkcija spermatozoida
Varikocela
Životne navike
Hormonski poremećaji
Defekti hromozoma
Defekti u reproduktivnom sistemu nastali tokom fetalnog razvoja
Imunološki problemi
Ženski faktori
Poremećaji ovulacije
Anatomski problemi u reproduktivnom sistemu
Endometrioza
Defekti u reproduktivnom sistemu nastali tokom fetalnog razvoja
Infekcije
Imunološki problemi
Kombinovani uzroci infertiliteta podrazumijevaju kombinaciju muških i ženskih faktora. U nekim slučajevima se sumnja da uzroci mogu biti imunološki ili genetički, jer individualno partneri mogu biti plodni, ali kao par ne mogu ostvariti trudnoću bez metoda asistirane reprodukcije.
Neobjašnjeni uzroci infertiliteta se srijeću kod 15% slučajeva gdje i pored primjene savremenih dijagnostičkih mogućnosti nije utvrđen uzrok infertiliteta.
Mogući problemi koji bi mogli biti su da se ovulacija ne dešava u optimalnom trenutku za oplodnju jajne ćelije, da jajna ćelija ne stigne do jajovoda gdje se prirodno dešava opodnja, spermatozoid ne pronađe put do jajne ćelije, da se transport zigota poremeti i da dođe do greške u implantaciji embriona.
Utvrđivanje DNK oštećenja: Najsavremenije analize u liječenju muškog steriliteta
Muški faktori
Detekcija stepena fragmentacije DNK u spermatozoidima
Genetički integritet spermatozoida je neophodan za pravilno razviće embriona. Visok nivo DNK fragmentacije u spermatozoidima može biti uzrok muškog infertiliteta koji se ne može utvrditi uobičajenim metodama analize sjemena. Detekcija stepena fragmentacije DNK u spermatozoidima omogućava pouzdanu informaciju za: identifikaciju uzroka infertiliteta i kao prognostički marker za medicinski potpomognutu oplodnju.
Neki slučajevi DNK fragmentacije ne mogu da se liječe, ali ukoliko je šteta uzrokovana slobodnim radikalima, onda promjena životnih navika i ishrane u smislu zaštite organizma od oksidativnog stresa, može pomoći u smanjivanju nivoa DNK fragmentacije u nekim slučajevima.
Uzroci DNK fragmentacije spermatozoida
Najveći faktor DNK fragmentacije spermatozoida je oksidativni stres. Povećana DNK fragmentacija spermatozoida povezuje se i sa:
Infekcijama;
Febrilnim stanjima;
Leukocitospermijom;
Povišenom testikularnom temperaturom;
Ishranom;
Upotrebom narkotika;
Pušenjem;
Izloženošću zagađivačima iz okruženja;
Godinama;
Varikokelom.
U slučaju patološkog nalaza, terapija koja se preporučuje muškarcu je upotreba antioksidativnih ljekova u periodu od najmanje 90 dana. Ako ne dođje do poboljšanja nakon terapije, najvjerovatnije će biti neophodna biopsija testisa ili aspiracija spermatozoida, kako bi DNK spermatozoid koji se uzima imao minimalan stepen oštećenja.
Postupci i metode
Vama optimalan pristup.
Asistirane reproduktivne tehnologije (ART) odnose se na sve postupke koji uključuju direktnu ekstrakciju jajne ćelije iz jajnika.
Iako broj tehnologija neprestano raste najčešče korišćene su i dalje:
- IUI (intra uterina inseminacija) pri kojoj se sperma obrađuje u posebnom medijumu i tako skoncentrisna ubacuje u matericu žene;
- IVF (In Vitro Fertilization) koja podrazumijeva ekstrakciju jajne ćelije, fertilizaciju (oplodnju) u laboratoriji i prenos embriona u matericu
- ICSI (Intracitoplasmatic Sperm Microinjection) koji se sastoji od ubacivanja spermatozoida mikroinjekcionom pipetom direktno u jajnu ćeliju.
GIFT (Gamete Intrafalopian Transfer), ZIFT (Zigot Intrafalopian Transfet), TET (Tubal Embrio Transfer),
POST (Peritoneal Oocyte and Sperm Transfer), SUZI (Subzonal Insertion of Sperm by Microinjection),
složenije su i komplikovanije, a sa manjim uspjehom, tako da nisu našle redovnu primjenu u liječenju steriliteta.
U realizaciji programa pojedine faze su ustaljene a pojedine se sa novijim saznanjima modifikuju.
Nakon adekvatno postavljene dijagnoze, pregleda i testova, pristupa se samom programu realizacije pomoću tri nezaobilazna elementa – muški gamet (spermatozoid), ženski gamet (oocit) i materica.
Tehnika obuhvata nekoliko sukcesivnih etapa:
- Stimulacija rasta i razvoja folikula
- UZ praćenja rasta folikula i debljine endometrijuma
- Punkcija folikula, aspiracije i selekcije janih ćelija
- Analiza muškog uzorka
- Kultura embriona – praćenje brazdanja
- Transfer embriona u matericu
Stimulacija rasta i razvoja folikula
Rast većeg broja folikula je jedan od najvažnijih preduslova za uspješnu realizaciju programa ART-a.
Ljekovi za stimulaciju ciklusa primjenjuju se u različitim dozama i vremenskim intervalima, a vrijeme njihove aplikacije razlikuje se od protokola do protokola za stimulaciju ciklusa.
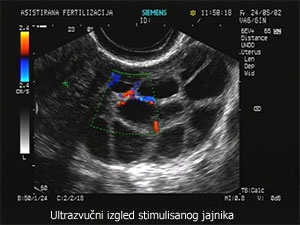
Vrsta protokola zavisi od životnog doba pacijentkinje, karaktera, dužine i trajanja ciklusa. Ljekovi koji se najčešče koriste su Klomifen citrat, humani gonadotropini (folikulostimulirajući hormon u prečišćenoj formi- FSH, rekombinovani FSH) u kombinaciji sa gonadotropin rilizing hormonskim analozima i humanim horionskim gonadotropinom.
UZ praćenje rasta folikula i debljine endometrijuma
Kod stimulisanih ciklusa UZ se prati rast folikula da bi se dijagnostikovala ovulacija, mjerio dnevni rast folikula a samim tim i odredilo vrijeme davanja STOP injekcije.
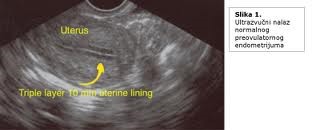
UZ pregledom određuje se i debljina endometrijuma koji prestavlja receptorni organ i njegova veličina i karakteristike se mijenjaju tokom menstrualnog ciklusa.
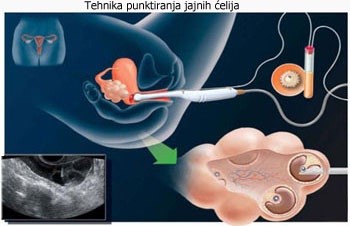
Punkcija folikula, aspiracija i selekcija jajnih ćelija
Punkcija i aspiracija se vrže transvaginalnim putem, rjeđe laparaskopski. Može se vršiti bez anestezije, u lokalnoj anesteziji (pa tako pacijentkinja ima mogućnost da kompletan proces prati na ekranu) ili u opštoj anesteziji (čime je izbjegnut svaki bol i traumatizovanje pacijenta).
Vrsta protokola zavisi od životnog doba pacijentkinje, karaktera, dužine i trajanja ciklusa. Ljekovi koji se najčešče koriste su Klomifen citrat, humani gonadotropini (folikulostimulirajući hormon u prečišćenoj formi- FSH, rekombinovani FSH) u kombinaciji sa gonadotropin rilizing hormonskim analozima i humanim horionskim gonadotropinom.
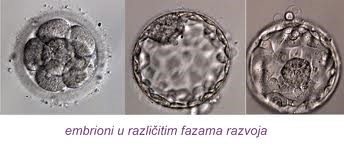
Kultura embriona- praćenje brazdanja
Razvoj i diobu embriona u periodu od aspiracije do embriotransfera prati biološki tim i određuje njihov kvalitet.
Neposredno prije embriotransfera embrioni se još jednom analiziraju i samo oni za koje se procijeni da su kvalitetni pripremaju se za vraćanje i eventualnu krioprezervaciju (zamrzavanje embriona)
Selekciju jajnih ćelija kao i analizu muškog uzorka vrši biološki tim.

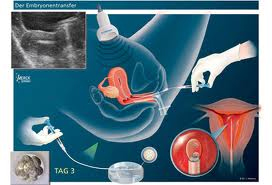
Embriotransfer
Embriotransfer je završni čin laboratorijske faze postupka kada se embrioni prenose posebnim kateterom u uterus.
Dalji razvoj u uterusu se nastavlja sve do rađanja živog, za život sposobnog djeteta.
Inseminacija
Jednostavno je.
Inseminacija predstavlja najjednostavniji oblik asistiranog oplođenja. Vremenom su razvijene razlicite modifikacije inseminacije, kao što su: cervikalna, intrauterina, intratubarna pa čak i intraperitonealna.
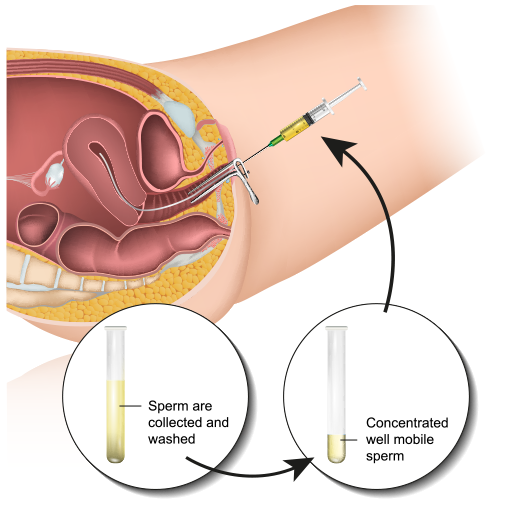
Osim toga, inseminacija se moze izvoditi čistom spermom posle likvefakcije ili “obrađenom” spermom kada se upotrebljavaju različite laboratorijske tehnike centrifugiranja, ispiranja medijumima i kondicioniranja spermatozoida.
Iako se metoda inseminacije bira u odnosu na parametre spermograma i ostale detalje koji opterećuju neplodni par, razlike u stepenu efikasnosti različitih tehnika inseminacije su veoma male.
Najčešće izvodđena modifikacija inseminacije je tzv. Intrauterina Inseminacija (IUI) “neobradđenom” ili “obrađenom” (centrifugiranje, ispiranje medijumima, kondicioniranje) spermom.
Inseminacija moze biti homologa (spermom partnera) ili heterologa tzv. heteroinseminacija (spermom najčešće nepoznatog donora).
 IUI podrazumijeva unošenje specijalno pripravljene sperme partnera u matericu pri čemu temeljni preduslov za inseminaciju predstavljaju prohodni jajovodi.
IUI podrazumijeva unošenje specijalno pripravljene sperme partnera u matericu pri čemu temeljni preduslov za inseminaciju predstavljaju prohodni jajovodi.
Najčešća indikacija za inseminaciju je smanjena oplodna moć muškarca, mala ili slabija pokretljivost spermatozoida, nepovoljan kvalitet sluzi grlića materice ili prisustvo anti-spermatozoidnih antitijela, kao i nepoznati uzroci steriliteta.
Može se sprovoditi u prirodnom ili stimulisanom ciklusu.
IUI podrazumijeva unošenje specijalno pripravljene sperme partnera u matericu pri čemu temeljni preduslov za inseminaciju predstavljaju prohodni jajovodi.
Najčešća indikacija za inseminaciju je smanjena oplodna moć muškarca, mala ili slabija pokretljivost spermatozoida, nepovoljan kvalitet sluzi grlića materice ili prisustvo anti-spermatozoidnih antitijela, kao i nepoznati uzroci steriliteta.
Može se sprovoditi u prirodnom ili stimulisanom ciklusu.
KRIOPREZERVACIJA
Buduće rješenje.
Krioprezervacija je proces u toku koga se ćelije ili čitava tkiva zamrzavaju kontrolisanim procesom zamrzavanja do vrlo niskih temperatura (-80°C), i čuvaju na temperaturi tečnog azota (-196°C).
Na ovim temperaturama su sve biološke aktivnosti (uključujući i biohemijske reakcije koje bi ćelije dovele do smrti) zaustavljene.
Krioprezervacija se koristi i u programima liječenja infertiliteta uglavnom za zamrzavanje sperme, tkiva testisa i “viška” vitalnih embriona u toku IVF tretmana.
Prvo uspješno zamrzavanje embriona sisara je urađeno 1972. godine, a prva beba začeta embrionom koji je bio zamrznut se rodila 1984. godine.
 U toku procesa zamrzavanja embriona medijumu za zamrzavanje se dodaju krioprotektanti.
U toku procesa zamrzavanja embriona medijumu za zamrzavanje se dodaju krioprotektanti.
Krioprotektanti su supstance koje imaju nižu tačku mržnjenja i onemogućavaju stvaranje kristala leda koji bi na ovako niskim temperaturama oštetili ćeliju. Različite vrste krioprotektanata se koriste za različite stadijume razvoja embriona. Embrioni se mogu zamrzavati od stadijuma pronukleusa do stadijuma blastociste (5-7 dana nakon oplodnje).
U toku IVF tretmana postoji realna mogućnost da se dobije više vitalnih embriona, embriona dobrog kvaliteta, a čiji je broj veći od onog za koji par želi za embriotransfer. Tada se parovima nudi mogućnost krioprezervacije embriona.
Krioprezervacija se može obaviti metodom sporog zamrzavanja i metodom brzog zamrzavanja (vitrifikacijom). Prednost vitrifikacije u odnosu na sporo zamrzavanje je postizanju boljeg kvaliteta embriona, veća je stopa preživjelih embriona a samim tim i procenat trudnoća.
U našoj klinici, embrioni se zamrzavaju procesom vitrifikacije, brzog zamrzavanja na temperaturi od -196˚C. Zamrznuti embrioni se čuvaju u specijalnim posudama sa tečnim azotom, adekvatno obilježeni: porijeklo ,faza diobe u trenutku zamrzavanja i datum zamrzavanja. Embrioni se čuvaju u zamrznutom stanju sve dok pacijenti ne zatraže njihovu upotrebu ,a najduže 5 godina.
Sperma i tkivo testisa (dobijeno prilikom dijagnostičkih biopsija testisa – TESA i TESE) mogu biti zamrznuti i sačuvani za buduću upotrebu u inseminacijama i IVF programima.
Informator za pacijente
Za sve što treba.
Svrha ovog uputstva je da Vama i Vašem partneru pomogne da sagledate praktičnu stranu programa vantjelesnog opolođenja, da bi se blagovremeno pripremili i organizovali.
Preporučujemo Vam da pažljivo pročitate ovo uputstvo i pribilježite eventualna dodatna pitanja.
Kako prolazite kroz koju fazu, preporučujemo Vam da ponovo pročitate određeni dio koji se na to odnosi i da postavite pitanja koja želite. Ovo će Vam pomoći da se ne osjećate zbunjenim zbog prevelikog broja informacija u isto vrijeme.
Veoma je važno da zapamtite da svaki od pacijenata različito reaguje na terapiju koju prima, i da je svaki ciklus poseban na svoj način.
Ovo znači ne samo da drugačije reagujete na ordiniranu terapiju od drugih, već i da odgovor vašeg organizma može biti potpuno različit u svakom od sprovedenih ciklusa. Iz ovog razloga možete otkriti da Vaš tretman i sprovedeni testovi nisu isti kao kod nekog drugog pacijenta.
Molimo Vas da ne upoređujete Vaše nalaze sa drugim pacijentkinjama. Bez obzira što možete naći dosta zajedničkog sa ostalim pacijentkinjama, neka Vam bude na umu da je vantjelesno oplođenje veoma privatna stvar i da nekim pacijentkinjama nije prijatno da diskutuju o tome.
Neplodnost nije rijetka pojava. Procjenjuje se da 10% parova ima manje ili veće teškoće u kreiranju potomstva.
Vantjelesno oplođenje se sprovodi kao terapija neplodnosti tek kada ne postoji drugi jednostavniji način liječenja steriliteta. Spajanje ženskih i muških oplodnih ćelija se vrši u laboratorijskim uslovima, pa je po tome postupak i dobio ime.
Na samom početku treba da znate da je trudnoća nastala vantjelesnim oplođenjem potpuno ista kao i svaka druga trudnoća nastala nauobičajen način. Eventualne komplikacije u takvom graviditetu nikako se ne mogu pripisati vantjelesnom oplođenju.
Cjelokupni postupak nikako ne garantuje trudnoću i to treba da zapamtite. Da bi se došlo do krajnjem cilja ponekad je potrebno proći kroz program vantjelesnog oplođenja i nekoliko puta.
Uspješnost ovog metoda zavisi od mnogih faktora i individualna je za svaki par, o čemu svakako treba da razgovarate sa nekim od naših doktora. Ona se, generalno uzevši,kreće između 25% i 40%, što znači da je rizik od neuspjeha osjetno veći od šansi da se uspije.
Mi se ipak nadamo da ćete zatrudnjeti već u prvom pokušaju i učinićemo sve da se tako nešto i ostvari!
Postoje dvije osnovne vrste vantjelesnog oplođenja:
Klasičan postupak vantjelesnog oplođenja (skraćenica IVF) podrazumijeva odgovarajuću pripremu, stimulaciju rasta šupljina (folikula) u kojima se nalazi jajna ćelija, probadanje šupljina (punkciju) i usisavanje (aspiraciju) ovih ćelija, kao i njihovo stavljanje u kontakt sa spermatozoidima partnera pod strogo kontrolisanim laboratorijskim uslovima.
Što po pravilu (ALI ne i uvijek!) rezultira oplođenjem i stvaranjem jednog ili više zametaka.
Postupak dalje podrazumijeva kontrolu razvoja zametka ili zametaka i, na kraju, njegovo ili njihovo vraćanje u matericu, gdje svi sa nestrpljenjem očekujemo prihvatanje i dalji razvoj.
Mikrofertilizacija (skraćenica ICSI) je tehnološki znatno komplikovaniji vid vantjelesnog oplođenja.
Razlika od prethodnog metoda je u tome što se čin spajanja oplodnih ćelija obavlja mikromanipulacijom, tj. spermatozoid partnera sa složenim postupkom, pod kontrolom sistema mikroskopa, ubacuje direktno u jajnu ćeliju.
Drugim riječima, ne ostalja se spermatozoidima da sami nađu put kroz omotače ženske oplodne ćelije, već biolog upravlja ovim procesom.
Ovo je posebno važno ako raspolažemo malim brojem jajnih ćelija, što se događa najčešće kod starijih pacijentkinja.
Takođe je mikrofertilizacija jedini realni način da se postigne oplođenje u slučajevima malog broja i slabe pokretljivosti spermatozoida (oligoasthenospermia).
Na kraju, postupak se primjenjuje i u slučajevima odbojnosti oplodnih ćelija, odnosno kada spermatozoidi iz određenih razloga pri pokušaju klasičnog vantjelesnog oplođenja ne mogu da nađu put do svog cilja.
Mikrofertilizacija je ponekad praćena i aspiracionom biopsijom testisa (TESA) ili pravom hiruškom biopsijom, što se vrši u slučajevima kada u ejakulatu nema spermatozoida sa kojima bi se izvršilo oplođenje.
Odluka o primjeni određenog postupka zavisi od većeg broja faktora, od kojih su najvažniji sljedeći:
- godine pacijentkinje i dužina perioda neplodnosti
- broj i kvalitet jajnih ćelija
- broj i kvalitet spermatozoida
- eventualni raniji neuspješni pokušaji
Definitivna odluka se donosi u dogovoru sa Vama i isključivo uz Vašu saglasnost!
Zato je potrebno da budete upoznati sa osnovnim elementima postupka.
Nakon specijalističkog pregleda se pristupa neophodnim pretragama i analizama, koje pacijenti mogu obaviti u okviru naše bolnice.
Pošaljite zahtjev
prof dr Aleksandar Ljubić

Aleksandar Ljubić rođen je 1958. godiine u Beogradu, gdje je završio školovanje, postdiplomske, magistarske i doktorske studije. Svoje profesionalno usavršavanje nastavio je u SAD-u, Japanu, Velikoj Britaniji i Italiji.
Radno iskustvo:
2015 – Zamjenik Generalnog sekretara Svjetske asocijacije za perinatalnu medicinu;
2013 – 2014 Medicinski direktor Medigroup-e;
2009 – Predsjednik Upravnog odbora Klinike za dječiju neurologiju;
1995 – 2013 Medicinski fakultet u Beogradu, kao asistent, docent, potom i vanredni profesor ginekologije i akušerstva;
Profesor je i na DIU (Dubrovnik International University);
2004 – 2013 Klinički Centar Srbije, prvo kao pomoćnik direktora, potom i kao direktor Klinike za Ginekologiju i akušerstvo;
1986 – 2013 Klinika za ginekologiju i akušerstvo, Klinički centar Srbije; 13 godina načelnik odeljenja carskih rezova i visokorizičnih trudnoća.
Reference / stručnu radovi / članstva:
Rukovodilac 10 međunarodnih i nacionalnih naučnih projekata i autor preko 450 članaka i 25 knjiga;
Član uredništva u 6 stručnih časopisa;
Potpredsjednik stručnog savjeta Kliničkog Centra i koordinator izgradnje nacionalnog biotehnološkog centra;
Predsjednik Udruženja za ultrazvuk Srbije, osnivač i prvi direktor srpske grane internacionalne škole za ultrazvuk “Ian Donald”;
Dugogodišnji predsjednik Republičke komisije za vantelesno oplođenje i potpredsjednik Republičke komisije za perinatalnu medicinu;
Član međuodeljenskog odbora SANU za humanu reprodukciju.


